Причины почечной недостаточности у человека
|
Почечная недостаточность – патологическое состояние, которое встречается при различных заболеваниях и характеризуется нарушением всех функций почек. Цифры и факты: Почечная недостаточность – это не какая-либо определенная болезнь. Это патологическое состояние, которое может сопутствовать разным заболеваниям, в том числе тем, причина которых находится вне почек. В зависимости от скорости нарастания патологических изменений, различают острую и хроническую почечную недостаточность. Острая почечная недостаточность ежегодно возникает у 200 из 1 000 000 жителей Европы. Более чем в половине случаев острая почечная недостаточность связана с травмой почек или с перенесенными операциями. За последние годы в 6-8 раз выросло число пациентов, у которых нарушение функции почек возникло из-за неправильного применения лекарственных препаратов. Распространенность хронической почечной недостаточности – 600 случаев на 1 000 000 жителей Европы в год. Когда-то основной причиной хронической почечной недостаточности был гломерулонефрит. Сейчас на первое место вышли сахарный диабет и артериальная гипертония. В Африке самая частая причина хронического нарушения функции почек – паразитарные и вирусные заболевания. Особенности анатомии и функции почекПочка человека – парный орган, расположенный в поясничной области по бокам от позвоночного столба и внешне имеющий форму боба фасоли. Правая почка находится немного ниже, так как над ней расположена печень. Почка является органом мочевыделительной системы. Её главная функция – образование мочи.
Кровь, поступающая в сосуды почки из аорты, достигает клубочка из капилляров, окруженного специальной капсулой (капсула Шумлянского-Боумана). Под большим давлением жидкая часть крови (плазма) с растворенными в ней веществами просачивается в капсулу. Так образуется первичная моча. Затем первичная моча движется по системе извитых канальцев. Здесь вода и необходимые организму вещества всасываются обратно в кровь. Образуется вторичная моча. По сравнению с первичной она теряет в объеме и становится более концентрированной, в ней остаются только вредные продукты обмена: креатин, мочевина, мочевая кислота. Из системы канальцев вторичная моча поступает в почечные чашечки, затем в лоханку и в мочеточник. Функции почек, которые реализуются при помощи образования мочи: Выделение из организма вредных продуктов обмена. Регуляция осмотического давления крови. Продукция гормонов. Например, ренина, который участвует в регуляции кровяного давления. Регуляция содержания различных ионов в крови. Участие в кроветворении. Почки выделяют биологически активное вещество эритропоэтин, который активирует образование эритроцитов (красных кровяных телец). При почечной недостаточности все эти функции почек нарушаются. Причины почечной недостаточностиПричины острой почечной недостаточностиКлассификация острой почечной недостаточности, в зависимости от причин Преренальная. Обусловлена нарушением почечного кровотока. В почку не поступает достаточного количества крови. В результате нарушается процесс образования мочи, в почечной ткани возникают патологические изменения. Встречается примерно у половины (55%) больных. Ренальная. Связана с патологией почечной ткани. Почка получает достаточное количество крови, но не может образовать мочу. Встречается у 40% больных. Постренальная. Моча в почках образуется, но не может оттекать из-за препятствия в мочеиспускательном канале. Если препятствие возникнет в одном мочеточнике, то функцию пораженной почки возьмет на себя здоровая – почечная недостаточность не возникнет. Это состояние возникает у 5% пациентов. Причины острой почечной недостаточности:
Причины хронической почечной недостаточностиВрожденные и наследственные заболевания почек. Симптомы почечной недостаточностиСимптомы острой почечной недостаточностиСимптомы острой почечной недостаточности зависят от стадии: начальная стадия; стадия уменьшения суточного объема мочи менее 400 мл (олигурическая стадия); стадия восстановления объема мочи (полиурическая стадия); стадия полного восстановления.
Симптомы хронической почечной недостаточности
Диагностика почечной недостаточности
Лечение почечной недостаточности
Острая почечная недостаточность требует немедленной госпитализации пациента в нефрологический стационар. Если больной находится в тяжелом состоянии – его помещают в отделение реанимации. Терапия зависит от причин нарушения функций почек. При хронической почечной недостаточности терапия зависит от стадии. На начальной стадии проводится лечение основного заболевания – это поможет предотвратить выраженные нарушения функции почек и проще справиться с ними впоследствии. При уменьшении количества мочи и появлении признаков почечной недостаточности необходимо бороться с патологическими изменениями в организме. А во время периода восстановления нужно устранить последствия. Направления лечения при почечной недостаточности:
Диета при острой почечной недостаточности
Прогноз при почечной недостаточностиПрогноз при острой почечной недостаточностиВ зависимости от тяжести течения острой почечной недостаточности и наличия осложнений, погибают от 25% до 50% больных. Наиболее частые причины гибели: Поражение нервной системы – уремическая кома. Тяжелые нарушения кровообращения. Сепсис – генерализованная инфекция, «заражение крови», при котором страдают все органы и системы. Если острая почечная недостаточность протекает без осложнений, то полное восстановление функции почек наступает примерно у 90% больных. Прогноз при хронической почечной недостаточностиЗависит от заболевания, на фоне которого произошло нарушение функции почек, возраста, состояния организма больного. С тех пор как стали применять гемодиализ и трансплантацию почки, гибель пациентов стала происходить реже. Факторы, которые ухудшают течение хронической почечной недостаточности: атеросклероз; артериальная гипертония; неправильная диета, когда в пище содержится много фосфора и белка; высокое содержание белка в крови; повышение функции паращитовидных желез. Факторы, которые могут спровоцировать ухудшение состояния больного с хронической почечной недостаточностью: травма почек; инфекция мочевыделительной системы; обезвоживание. Профилактика хронической почечной недостаточностиЕсли своевременно начать правильное лечение заболевания, способного привести к хронической почечной недостаточности, то функция почек может не пострадать или, как минимум, её нарушение будет не таким тяжелым. Некоторые лекарственные препараты обладают токсичностью по отношению к почечной ткани и способны привести к хронической почечной недостаточности. Не стоит принимать никакие препараты без назначения врача. Чаще всего почечная недостаточность развивается у людей, страдающих сахарным диабетом, гломерулонефритом, артериальной гипертонией. Таким пациентам нужно постоянно наблюдаться у врача, своевременно проходить обследования. К препаратам, упомянутым в тексте, имеются противопоказания. Необходимо ознакомиться с инструкцией или проконсультироваться со специалистом. Специальность: Педиатр, детский хирург Опубликовано: 01.4.2015 Дополнено: 12.9.2015 Просмотров: 128961 Поделиться Острая почечная недостаточность – это внезапно возникшее выраженное нарушение, либо полная остановка функционирования почек. Этот патологический процесс является потенциально обратимым, хотя в ходе него страдают все функции почек – выделительная, фильтрационная и секреторная. Согласно имеющейся статистике, из каждого миллиона населения Европы острая почечная недостаточность развивается примерно у двухсот человек. Более чем 50% случаев патологии обусловлено операциями на сердце либо на крупных сосудах, а также множественными травмами. От 15 до 20% случаев острой почечной недостаточности приходится на акушерскую практику. Кроме того, за последние 10 лет увеличилось число случаев острого нарушения функционирования почек на фоне приема лекарственных средств. Примечательно, что в Африканских странах почечная недостаточность развивается преимущественно на фоне вирусного либо паразитарного заражения. В то время как в Европейских странах причиной чаще всего является артериальная гипертония и сахарный диабет.
Причины почечной недостаточностиПричины почечной недостаточности множественны, но все они объединены в три большие группы, которые одновременно представляют собой и формы болезни. Причины преренальной недостаточности почек (гемодинамическая форма): Уменьшение сердечного выброса, которое наблюдается при сердечной недостаточности, аритмии, кардиогенном шоке, тромбоэмболии легочной артерии, тампонаде сердца; Выраженное снижения уровня внеклеточной жидкости, что может быть обусловлено диареей, продолжительной рвотой, сильной кровопотерей, дегидратацией, ожогами, асцитом на фоне цирроза; Кишечная непроходимость, перитонит, острый панкреатит, как состояния, приводящие к секвестрации жидкости в тканях; Вазодилатация системного генеза на фоне сепсиса, анафилаксии, эндотоксического шока либо приема вазодилататоров. Причины ренальной недостаточности почек (паренхиматозная форма): Токсическое влияние на паренхиму почек ядов, удобрений, кадмия, ртути, урана, солей меди. Возможно развитие патологического состояния на фоне укусов ядовитых змей и насекомых; Неконтролируемый прием лекарственных препаратов, оказывающих токсическое воздействие на почки. Среди таковых сульфаниламиды и некоторые другие антибиотики, противоопухолевые средства. Если у человека уже имеются нарушения работы почек, то введение контрастных веществ для выполнения рентгенологического исследования, а также все перечисленные препараты могут стать причиной развития острой недостаточности, даже если соблюдается дозировка; Увеличение в крови уровня гемоглобина и миоглобина при коме алкогольного или наркотического генеза, при переливании неподходящей крови, при макрогемаглобинурии, на фоне продолжительного сдавления тканей; Воспаление почек, хотя редко, но все же может приводить к развитию почечной недостаточности. Это гломерулонефрит, тубулоинтерстициальный нефрит; Инфекционные заболевания – геморрагическая лихорадка с выраженным почечным синдромом, вирусные гепатиты, лептоспироз, ВИЧ-инфекция и пр.; Удаление одной почки либо ее травма. Причины постренальной недостаточности почек (обструктивная форма): Мочекаменная болезнь с обструкцией мочевых путей камнями, что приводит к нарушению пассажа мочи; Опухоль предстательной железы, мочеточников, мочевого пузыря; Дистрофические поражения забрюшинной клетчатки; Уретрит, периуретрит; Туберкулез почек; Случайная перевязка мочеточника во время оперативного вмешательства. Иногда возможно сочетание нескольких факторов, провоцирующих почечную недостаточность. Стадии и симптомы почечной недостаточностиСимптомы почечной недостаточности будут различаться в зависимости от стадии болезни: Симптомы начальной стадии заболевания. Состояние больного будет определяться тем заболеванием, которое спровоцировало почечную недостаточность. Поэтому определить ее манифестацию человек самостоятельно не в состоянии, патогенез завуалирован симптоматикой этиологического фактора. Циркуляторный коллапс хотя и возникает, но непродолжителен по времени и в связи с этим остается незамеченным. Такие симптомы нарушения функционирования почек, как утрата аппетита, тошнота и слабость, больной относит к полученной травме, отравлению или иному состоянию, приведшему к манифестации процесса почечной недостаточности. Симптомы олигоанурической фазы заболевания. Полное отсутствие выделяемой мочи наблюдается редко, но ее объемы значительно сокращаются (до 500 мл и менее за сутки). Кроме того, проявляются такие нарушения, как: Выраженная протеинурия – в моче обнаруживается большое содержание белка; Азотемия – рост содержания азотистых продуктов обмена в крови; Гиперфосфатермия – рост уровня фосфатов в крови; Метаболический ацидоз с тошнотой и рвотой, сонливостью, нарастающей слабостью, учащением дыхания и отдышкой; Артериальная гипертензия диагностируется у 20-30% больных; Гипернатриемия – повышение содержания натрия в интерстициальном пространстве; Гиперфосфатемия – повышение уровня фосфатов в крови; Острая уремия провоцирует поражения печени (с ее увеличением в размерах) и иных органов ЖКТ. Возможно развитие желудочно-кишечного кровотечения из-за язв, что обнаруживается в 10-30% случаев. На фоне гипергидратации возможен отек легкого, что выражается в возникновении влажных хрипов, появлении отдышки. Кроме того, что больной становится заторможенным, есть угроза вхождения в кому. Еще одним частым симптомом этой стадии заболевания является перикардит и уремический гастроэнтероколит. Часто эти состояния осложняются кровотечением. На фоне ослабления иммунных сил возможно присоединение инфекции. Не исключено развитие сепсиса, панкреатита, стоматита и пневмонии. Острые инфекции в значительной степени ухудшают состояние пациентов. Эта стадия развивается в первые трое суток после того, как на организм воздействовал тот или иной этиологический фактор, приведший к почечной недостаточности. Длится олигоанурическая стадия от 10 дней до 2 недель, однако может сокращаться до нескольких часов, либо растягиваться на 2 месяца. Если олигоанурическая стадия продолжается более 4 недель, необходимо исключить почечный васкулит, гломерулонефрит, некроз почечной коры. Симптомы стадии восстановления диуреза. Ярким симптомом этой фазы является полиурия, которая развивается на фоне того, что разрушенные почечные канальцы утратили способность к реабсорбции. Суточный диурез постепенно нарастает и может составлять от 2 до 5 литров. Водно-электролитный баланс постепенно приходит в норму. Однако есть опасность развития гипокалиемии из-за вымывания калия с мочой. Эта фаза продолжается в среднем две недели. Если пациент получает неадекватную ситуации терапию, то возможно развитие дегидратации, гипофосфатемии, гипокальциемии. Симптомы стадии полного восстановления. В это время происходит восстановление функционирования почек до исходного уровня. Этот период может занимать от полугода до года. Однако не исключено, что острая почечная недостаточность перерастет в хроническую. Это происходит в том случае, если поражена большая часть ткани почек. Осложнения почечной недостаточностиОсложнения почечной недостаточности зависят от того, насколько выражены нарушения работы органов, а также от наличия олигурии. Именно на фоне яркой олигурии происходит падение уровня клубочковой фильтрации, что уменьшает поступление электролитов, продуктов азотного обмена и воды. В итоге сильно страдает состав крови. Сбои в водно-солевом обмене. Наиболее опасна в этом плане гиперкалиемия, так как на ее фоне пациенты начинают предъявлять жалобы на мышечную слабость, иногда формируется тетрапарез, брадикардия. Чем выше концентрация калия в крови, тем выше риск остановки сердца. Нарушения со стороны состава крови. Так как в ней повышается уровень азота, это становится причиной быстрой гибели эритроцитов. В результате развивается такое осложнение, как нормоцитарная нормохромная анемия. Нарушения в функционировании иммунитета. Это приводит к тому, что у больных развиваются различные инфекции, что происходит в 30-70% случаев. Осложнения в виде иммунных нарушений очень опасны, так как именно присоединившиеся инфекции чаще всего приводят к летальному исходу. Страдает ротовая полость, послеоперационные раны долго не заживают, возможно поражение дыхательной и мочевыделительной системы. Сепсис, как наиболее грозное осложнение недостаточности, обычно провоцируется грамотрицательными и грамположительными бактериями. Нарушения со стороны нервной системы проявляются в том, что у человека наблюдается спутанность сознания, заторможенность, которая сменяется возбуждением. Возможно дезориентация в пространстве. В пожилом возрасте часто развивается нейропатия. Со стороны сердечнососудистой системы возможны такие осложнения, как аритмия, сердечная недостаточность застойного характера, артериальная гипертензия. Со стороны работы органов пищеварения возможны такие осложнения, как тошнота, рвота, боли в животе, отсутствие аппетита, кровотечения на фоне гастроэнтероколита.
Диагностика почечной недостаточностиДиагностика почечной недостаточности включает в себя сдачу разнообразных анализов, среди которых: Кровь на определение уровня калия, азотистых соединений; Моча на пробу Зимницкого; Биохимический анализ крови с определением уровня мочевины, электролитов, креатина; Мочу направляют также на общий и бактериологический анализ. Обнаруживают недостаточность, обследовав мочевой пузырь. Мочи в нем нет. Важно разграничить анурию и острую задержку мочеиспускания, которая тоже может сопутствовать недостаточности. При переполнении органа мочой анурия не развивается. Что касается инструментальных методов обследования, то необходимо выполнить УЗИ мочевого пузыря и почек, чтобы определить форму недостаточности. Появится возможность судить о наличии или отсутствии обструкции мочевых путей. УЗДГ сосудов почек проводят для оценки кровотока в органах. Биопсия почки проводится с целью постановки дифференциального диагноза. Возможно выполнение рентгена грудной клетки чтобы исключить легочно-почечный синдром и отек легких. Хромоцистоскопия показана, если имеется подозрение, что устье мочеточника подверглось обструкции. Электрокардиограмму снимают каждому больному с почечной недостаточностью, чтобы вовремя обнаружить аритмию. Как лечить острую почечную недостаточность?Лечение почечной недостаточности определяется в первую очередь тем, на какой стадии находится заболевание, а также тем фактором, который спровоцировал развитие патологического процесса. Успех терапии также зависит от плотного взаимодействия пациента с врачами нефрологами и урологами. Первоочередная цель – устранение этиологического фактора, вызвавшего сбой в работе почек. Параллельно осуществляются мероприятия, направленные на ликвидацию имеющегося шока, на нормализацию работы сердца, на восполнение кровопотери. Важно, чтобы сосуды были в тонусе, а кровоток в почках восстановлен. Дезинтоксикационные мероприятия следует проводить в том случае, когда больной отравился солями тяжелых металлов, что повлекло за собой развитие недостаточности. Это такие меры, как прием энтеросорбентов, промывание желудка, гемосорбция. Для избавления больного от постренальной недостаточности нужно снять обструкцию мочевых путей. Для этого в мочеточники могут устанавливаться катетеры, проводится нефростомия и пиелостомия. Итак, начальная стадия недостаточности требует снижения действия нефротоксинов на организм, устранения циркуляторных нарушений. Если острая недостаточность еще не манифестировала, а лишь грозит развиться, то возможно в профилактических целях внутривенное введение препарата Маннитол, способствующего улучшению фильтрации и работающего по типу осмотического диуретика. На олигурической стадии его применять смысла нет. Важно понимать, что терапия, направленная на устранение причины, спровоцировавшей недостаточность, будет эффективна лишь в том случае, когда она проводится на начальных этапах развития патологии. Кроме терапевтических мероприятий, необходим качественный уход за ротовой полостью, за слизистыми оболочками и кожными покровами. Возможно назначение антибиотиков, в том случае, если выделена бактериальная флора. Хотя часто эти препараты назначаются для профилактики развития бактериальной инфекции. Однако желательно отказаться от Стрептомицина, Неомицина и Мономицина, так как они обладают повышенной нефротоксичностью. При олигоанурической форме болезни пациенту назначают аппаратный экстракорпоральный диализ, а также проводят мощную дезинтоксикационную терапию. Чтобы не спровоцировать гипергидратацию, водную интоксикацию, нужно с особенной тщательностью контролировать назначаемые больному объемы жидкости в олигурический и анурический период. Что касается питания больных, то в первые три фазы развития патологии белок необходимо из рациона исключить полностью. Возможно употребление в пищу сметаны, сливок, сиропов. Если диспепсические расстройства носят упорный характер, то пациента переводят на парентеральный способ питания. Для вымывания азотистых шлаков, которые провоцируют сильную рвоту и тошноту, необходимо проводить длительные промывания желудка. На фоне судорог вводятся соли кальция парентеральным методом. Все формы недостаточности работы почек требуют помещения человека в стационар. По показаниям ему проводят гемодиализ. Иногда его выполняют перед операцией – перед нефростомией или перед пиелостомией. Хирургическое вмешательство выполняют на той почке, которая функционирует качественнее. Критерием оценки в этом случае выступают клинические признаки. Боли всегда будут интенсивнее там, где почка работает лучше. После того как анурию удается устранить, больному назначают препараты, направленные на нормализацию почечного кровотока и на повышение реологических свойств крови. Следует принимать во внимание, что гемодиализ позволяет сохранить жизнь даже самым тяжелым пациентам, поэтому отказываться от его проведения не следует. Он эффективен даже при аренальных формах патологии, когда состояние пациента очень тяжелое. После проведения гемодиализа появляется возможность выполнить трансплантацию почки. Пункционную нефростомию выполняют при наличии опухоли злокачественного характера в области малого таза или в забрюшинном пространстве, в том случае, если у пациента наблюдается обструкция мочеточников. Унитиол назначают при развитии недостаточности, сформировавшейся при отравлении ртутью. Нормализовать состояние больного помогают диуретики осмотической направленности, комбинация Допамина с Фуросемидом. Откорректировать солевой и водный баланс позволяет сочетание двух методов – гемодиализа и гемосорбции крови внепочечным методом. Показания к проведению гемодиализа искусственно почкой: Отсутствие эффекта от консервативного лечения. Показатель креатина в крови более 114 ммоль/л. Остаточный азот превышает 113 ммоль/л. Мочевина выше отметки 49 ммоль/л. Нельзя выполнять диализ при сепсисе, на фоне инфаркта миокарда, при кровотечении желудочно-кишечного тракта, на фоне печеночной и сердечной недостаточности, при тромбоэмболии во время обострения. Посещение курортов с целью профилактики патологии целесообразно не ранее чем через полгода после того, как больной был выписан из стационара. Что касается прогноза на выздоровление, то он полностью зависит от тяжести течения заболевания, от возраста пациента и от того, насколько успешно поддается лечению причина, приведшая к острому нарушению работы почек. При адекватной терапии полное восстановление наблюдается в 35-40% случаев, частичное – в 10-15%. В постоянном гемодиализе будут нуждаться до 3% больных. Особенно неблагоприятной в этом плане считается ренальная форма болезни. После нее более 40% больных переводятся на постоянный гемодиализ. Гибель больных происходит по причине уремической комы, от сепсиса и нарушений гемодинамики. Олигурия ухудшает прогноз. Неосложненное течение патологии, развившейся первично, позволяет сделать прогноза на полное восстановление в 90% случаев. Однако важным условием является своевременное обращение к доктору. Какое лечение можно организовать в домашних условиях?Относительно того, какое лечение острой почечной недостаточности можно проводить в домашних условиях, ответ может быть однозначным – нужно немедленно вызвать бригаду скорой помощи. Острая почечная недостаточность является тяжелым состоянием, которое несет угрозу жизни больного и требует экстренной госпитализации. Дома вылечить человека не удастся. Чем позже будет оказана квалифицированная помощь, тем хуже прогноз. Кроме того, при раннем лечении остаются шансы на то, что человек восстановит трудоспособность в последующие несколько лет. Какими препаратами лечат острую почечную недостаточность?Для снятия симптомов интоксикации показано введение раствора Натрия гидрокарбоната (2-3%) + инсулин и глюкоза. Для профилактики развития патологии вводится Маннитол (20%) в объеме 300 мл. Применять препарат нужно как можно раньше. Как осмотический диуретик выступает раствор глюкозы (10-20%) + инсулин. Вводится внутривенно в первые часы манифестации почечной недостаточности в объеме 0,5 л. Допамин + Фуросемид на протяжении 6-24 часов. Доза Допамина от 3 до 5 мкг на кг за минуту, Фуросемида от 30 до 50 мкг на кг за час. Венорутон в виде инъекции, либо перорально три раза в 24 часа. Внутримышечно, либо под кожу Унитиол, если патология протекает на фоне отравления ртутью. Доза 1 мл на каждые 10 кг массы тела пациента. Трентал внутривенно или перорально. Внутривенно вводится 100 мг, перорально принимают по 1-2 таблетки три раза в 24 часа. Внутривенно Фуросемид 200 мг + Маннитол. Какой врач лечит почечную недостаточность?Уролог и нефролог лечат почечную недостаточность, однако при подозрении на манифестацию этого состояния необходимо вызывать скорую помощь, а не ждать очередного приема. Автор статьи: Вафаева Юлия Валерьевна, врач-нефролог, специально для сайта ayzdorov.ru |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
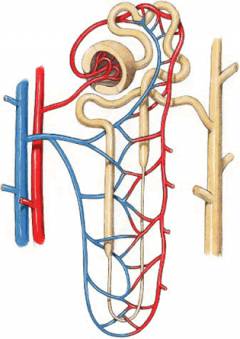 Это происходит следующим образом:
Это происходит следующим образом: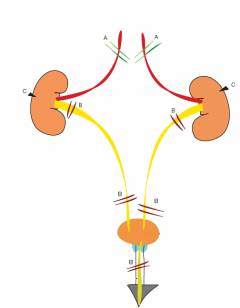 На картинке: A – преренальная почечная недостаточность; B – постренальная почечная недостаточность; C – ренальная почечная недостаточность.
На картинке: A – преренальная почечная недостаточность; B – постренальная почечная недостаточность; C – ренальная почечная недостаточность.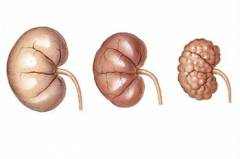 Поражение почек при хронических заболеваниях: подагра, сахарный диабет, мочекаменная болезнь, ожирение, метаболический синдром, цирроз печени, системная красная волчанка, склеродермия и пр. Различные заболевания мочевыделительной системы, при которых происходит постепенное перекрытие мочевыводящих путей: мочекаменная болезнь, опухоли и др. Болезни почек: хронический гломерулонефрит, хронический пиелонефрит. Неправильное применение, передозировка лекарственных препаратов. Хронические отравления различными токсическими веществами.
Поражение почек при хронических заболеваниях: подагра, сахарный диабет, мочекаменная болезнь, ожирение, метаболический синдром, цирроз печени, системная красная волчанка, склеродермия и пр. Различные заболевания мочевыделительной системы, при которых происходит постепенное перекрытие мочевыводящих путей: мочекаменная болезнь, опухоли и др. Болезни почек: хронический гломерулонефрит, хронический пиелонефрит. Неправильное применение, передозировка лекарственных препаратов. Хронические отравления различными токсическими веществами. На начальной стадии хроническая почечная недостаточность не имеет проявлений. Больной чувствует себя относительно нормально. Обычно первые симптомы появляются в том случае, если свои функции перестают выполнять 80%-90% ткани почки. Но до этого времени можно установить диагноз, если провести обследование. Обычно первыми появляются общие симптомы: вялость, слабость, повышенная утомляемость, частое недомогание. Нарушается выделение мочи. В сутки её образуется больше, чем положено (2-4 л). Из-за этого может развиваться обезвоживание. Отмечается учащенное мочеиспускание по ночам. На поздних стадиях хронической почечной недостаточности количество мочи резко уменьшается – это плохой признак. Тошнота и рвота. Подергивания мышц. Кожный зуд. Сухость и ощущение горечи во рту. Боли в животе. Диарея. Носовые, желудочные кровотечения из-за снижения свертываемости крови. Кровоизлияния на коже. Повышенная восприимчивость к инфекциям. Такие пациенты часто страдают респираторными инфекциями, пневмонией. На поздней стадии: состояние ухудшается. Возникают приступы одышки, бронхиальной астмы. Больной может терять сознание, впасть в кому. Симптомы при хронической почечной недостаточности напоминают таковые при острой почечной недостаточности. Но они нарастают более медленно.
На начальной стадии хроническая почечная недостаточность не имеет проявлений. Больной чувствует себя относительно нормально. Обычно первые симптомы появляются в том случае, если свои функции перестают выполнять 80%-90% ткани почки. Но до этого времени можно установить диагноз, если провести обследование. Обычно первыми появляются общие симптомы: вялость, слабость, повышенная утомляемость, частое недомогание. Нарушается выделение мочи. В сутки её образуется больше, чем положено (2-4 л). Из-за этого может развиваться обезвоживание. Отмечается учащенное мочеиспускание по ночам. На поздних стадиях хронической почечной недостаточности количество мочи резко уменьшается – это плохой признак. Тошнота и рвота. Подергивания мышц. Кожный зуд. Сухость и ощущение горечи во рту. Боли в животе. Диарея. Носовые, желудочные кровотечения из-за снижения свертываемости крови. Кровоизлияния на коже. Повышенная восприимчивость к инфекциям. Такие пациенты часто страдают респираторными инфекциями, пневмонией. На поздней стадии: состояние ухудшается. Возникают приступы одышки, бронхиальной астмы. Больной может терять сознание, впасть в кому. Симптомы при хронической почечной недостаточности напоминают таковые при острой почечной недостаточности. Но они нарастают более медленно.
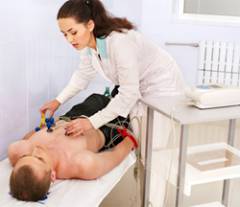
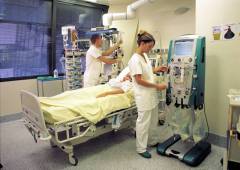
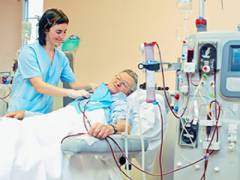
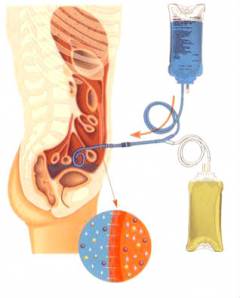
 Необходимо снизить количество белка в рационе, так как продукты его обмена оказывают дополнительные нагрузки на почки. Оптимальное количество – от 0,5 до 0,8 г на каждый килограмм массы тела в сутки. Для того чтобы организм больного получал необходимое количество калорий, он должен получать пищу, богатую углеводами. Рекомендуются овощи, картофель, рис, сладкое. Соль нужно ограничивать только в том случае, если она задерживается в организме. Оптимальное потребление жидкости – на 500 мл больше того количество, которое организм теряет в течение суток. Больному следует отказаться от грибов, орехов, бобовых – они также являются источниками большого количества белка. Если повышен уровень калия в крови – исключить виноград, курагу, изюм, бананы, кофе, шоколад, жареный и печеный картофель.
Необходимо снизить количество белка в рационе, так как продукты его обмена оказывают дополнительные нагрузки на почки. Оптимальное количество – от 0,5 до 0,8 г на каждый килограмм массы тела в сутки. Для того чтобы организм больного получал необходимое количество калорий, он должен получать пищу, богатую углеводами. Рекомендуются овощи, картофель, рис, сладкое. Соль нужно ограничивать только в том случае, если она задерживается в организме. Оптимальное потребление жидкости – на 500 мл больше того количество, которое организм теряет в течение суток. Больному следует отказаться от грибов, орехов, бобовых – они также являются источниками большого количества белка. Если повышен уровень калия в крови – исключить виноград, курагу, изюм, бананы, кофе, шоколад, жареный и печеный картофель.