Что такое диагноз мкб?
|
Оглавление [Показать]
Международная статистическая классификация болезней и проблем, связанных со здоровьем (англ. International Statistical Classification of Diseases and Related Health Problems) — документ, используемый как ведущая статистическая и классификационная основа в здравоохранении. Раз в десять лет пересматривается под руководством Всемирной организации здравоохранения (ВОЗ). Международная классификация болезней (МКБ) является нормативным документом, обеспечивающим единство методических подходов и международную сопоставимость материалов. В настоящее время действует Международная классификация болезней Десятого пересмотра (МКБ-10, англ. ICD-10). В России органы и учреждения здравоохранения осуществили переход статистического учёта на МКБ-10 в 1999 году. Флаг Всемирной организации здравоохранения Целью МКБ является создание условий для систематизированной регистрации, анализа, интерпретации и сравнения данных о смертности и заболеваемости, полученных в разных странах или регионах и в разное время. МКБ используется для преобразования словесной формулировки диагнозов болезней и других проблем, связанных со здоровьем, в буквенно-цифровые коды, которые обеспечивают удобство хранения, извлечения и анализа данных. МКБ стала международной стандартной диагностической классификацией для всех общих эпидемиологических целей и многих целей, связанных с управлением здравоохранением. Они включают анализ общей ситуации со здоровьем групп населения, а также подсчёт частоты и распространённости болезней и других проблем, связанных со здоровьем, в их взаимосвязи с различными факторами. На публикации Всемирной организации здравоохранения распространяются положения Протокола № 2 Всемирной конвенции об авторском праве. Заявление о разрешении на перепечатку или перевод публикаций ВОЗ частично или полностью следует направлять в отдел публикаций Всемирной организации здравоохранения (Женева, Швейцария). Периодические пересмотры МКБ, начиная с Шестого пересмотра в 1948 году, координировались Всемирной организацией здравоохранения. По мере расширения применения классификации у её пользователей появилось естественное желание участвовать в процессе её пересмотра. Десятый пересмотр — результат огромной международной деятельности, сотрудничества и компромиссов. Впервые предпринял попытку расположить болезни систематически Франсуа Босье де Лакруа (Francois Bossier de Lacroix; 1706—1767), более известный под именем Соваж (фр. Sauvages). Работа Соважа вышла под названием «Методика нозологии» (Nosologia Methodica). Столетием раньше Джон Граунт (англ. John Graunt) пытался определить долю живорождённых детей, умерших в возрасте до 6 лет, не располагая сведениями о возрасте детей в момент смерти. Он отобрал все случаи смерти, определённые как смерть от молочницы, судорог, рахита, болезней зубов и глистных инвазий, от недоношенности, смерть в первый месяц жизни, смерть грудных детей, смерть от увеличения печени, от удушья во сне и прибавил к ним половину случаев смерти, причиной которых были оспа, «свиная оспа», корь и глистные инвазии, не сопровождавшиеся судорогами. Несмотря на несовершенство методики, Граунт получил достаточно объективный результат: по его подсчетам, доля детей, умерших в возрасте до 6 лет, составляла 36 %. В XIX веке статистик Управления записи актов гражданского состояния Англии и Уэльса Уильям Фарр (англ. William Farr; 1807—1883) подверг обсуждению принципы, которыми следует руководствоваться при составлении статистической классификации болезней, и настаивал на принятии единой классификации. Первый Международный статистический конгресс, состоявшийся в Брюсселе в 1853 году, обратился к д-ру Фарру и д-ру Марку д’Эспин (Marc d’Espine) из Женевы с просьбой подготовить единую классификацию причин смерти, применимую на международном уровне. На втором Конгрессе, проходившем в Париже в 1855 году, Фарр и д’Эспин представили два отдельных списка, основанных на совершенно разных принципах. Классификация Фарра состояла из пяти групп: эпидемические болезни, органические (системные) болезни, болезни, подразделявшиеся по анатомической локализации, болезни развития и болезни, являющиеся прямым следствием насилия. Д’Эспин сгруппировал болезни по характеру их проявления (подагрические, герпетические, гематические и т. д.). Конгресс принял компромиссный список, состоявший из 139 рубрик. В 1864 году эта классификация была пересмотрена в Париже на основе модели, предложенной У. Фарром. Следующие пересмотры состоялись в 1874, 1880 и 1886 годах. В 1891 году Международный статистический институт поручил комитету под председательством Жака Бертильона (фр. Jacques Bertillon, 1851—1922), начальника Статистической службы Парижа, подготовку классификации причин смерти. Бертильон представил отчёт этого комитета Международному статистическому институту, который и принял отчёт на сессии, состоявшейся в 1893 году в Чикаго. Классификация, подготовленная Бертильоном, основывалась на классификации причин смерти, которая использовалась в Париже и которая после её пересмотра в 1885 году представляла собой синтез английского, немецкого и швейцарского вариантов. Эта классификация была основана на принципе, принятом Фарром и заключавшимся в подразделении болезней на системные и относящиеся к определённому органу или анатомической локализации. Классификация причин смерти Бертильона, получила общее признание и была предпринята для использования несколькими странами и многими городами. В Северной Америке эта классификация впервые была использована Хесусом Э. Монхарасом (Jesus Е. Monjaras) для подготовки статистических данных в Сан-Луис-Потоси, Мексика. В 1898 году Американская ассоциация общественного здравоохранения на своей конференции в Оттаве (Канада) рекомендовала статистикам Канады, Мексики и США принять классификацию Бертильона. Ассоциация также внесла предложение пересматривать классификацию каждые 10 лет. «Десятый пересмотр Международной статистической классификации болезней и проблем, связанных со здоровьем» является последним в серии пересмотров классификаций, которая была начата в 1893 году как Классификация Бертильона, или Международный перечень причин смерти, и в 1948 году, при шестом пересмотре, была расширена за счёт включения состояний, не приводящих к летальному исходу. Международная конференция по пятому пересмотру Международного перечня причин смерти, была созвана правительством Франции и проводилась в Париже в октябре в 1938 году. Было принято 3 перечня:
Перечни были обновлены по последним достижениям науки, особенно в классе паразитарных и инфекционных заболеваний. Нумерация, количество и содержание рубрик было изменено минимально. Международная конференция по Шестому пересмотру Международных перечней болезней и причин смерти была организована правительством Франции и проходила снова в Париже с 26 по 30 апреля 1948 года. Были приняты:
Было издано «Руководство по Международной статистической классификации болезней, травм и причин смерти» (англ. «Manual of the International Classification of Diseases, Injuries, and Causes of Death») в двух томах. Во втором томе были диагностические термины по алфавиту, кодируемых по соответствующим рубрикам. Международная конференция по Седьмому пересмотру Международной классификации болезней была проведена в феврале 1955 года. При данном пересмотре были внесены необходимые изменения, устранены несоответствия и исправлены ошибки. Международная конференция по Восьмому пересмотру проведена 6—12 июля 1965 года. Данный пересмотр был более радикальным, чем седьмой, однако базовая структура классификации осталась нетронутой. Международная конференция по Девятому пересмотру Международной классификации болезней, травм и причин смерти проводилась Всемирной организацией здравоохранения в Женеве с 30 сентября по 6 октября 1975 года. В ходе конференции было решено вносить наименьшие изменения, за исключением имеющих отношение к обновлению классификации, главным образом по причине возможных расходов, которые бы потребовались на адаптацию автоматизированных систем обработки данных (АСОД). В Девятом пересмотре была сохранена базовая структура Международной классификации болезней, и дополнена многими деталями уровня факультативных пятизначных подрубрик и четырёхзначных подрубрик. Также была введена система «звёздочек» (*) и «крестиков» (†), использующаяся в качестве факультативного альтернативного метода классификации диагностических формулировок (для указания информации как об основном заболевании, так и о его проявлениях на областях организма или конкретных органах). Данная система сохранена и в следующем, Десятом пересмотре. В СССР была выпущена адаптированная версия МКБ-9: раздел V (психические расстройства) был адаптирован сотрудниками научно-статистического отдела государственного научного центра социальной и судебной психиатрии им. В. П. Сербского В. Б. Голландом и Л. Д. Мирошниченко. Руководитель работы — д. м. н., профессор А. С. Киселёв. Главные консультанты работы: Э. А. Бабаян, Г. В. Морозов. Консультативную помощь также оказывали член-корреспондент АМН СССР Н. М. Жариков и д. м. н., профессор В. В. Ковалёв и другие специалисты. Международная конференция по Десятому пересмотру Международной классификации болезней проведена Всемирной организацией здравоохранения в Женеве 25 сентября — 2 октября 1989 года, была одобрена на сорок третьей сессии Всемирной Ассамблеи здравоохранения в мае 1990 года и начала входить в обиход в государствах-членах ВОЗ с 1994. Впервые переход на МКБ-10 был осуществлён в 1994 году в Таиланде; переход на МКБ-10 в США был осуществлён только в 2015 году, в некоторых странах МКБ-10 по состоянию на 2020 год ещё не используется. «Международная классификация болезней, травм и причин смерти» была переименована в «Международную статистическую классификацию болезней и проблем, связанных со здоровьем» с 10-го пересмотра. Главное нововведение в Десятом пересмотре — это использование алфавитно-цифровой системы кодирования, предполагающей наличие в четырёхзначной рубрике одной буквы, за которой следуют три цифры, что позволило более чем вдвое увеличить размеры структуры кодирования. Введение в рубрики букв или групп букв позволяет закодировать в каждом классе до 100 трёхзначных категорий. Из 26 букв алфавита использовано 25. Таким образом, возможные номера кодов простираются от A00.0 до Z99.9. Буква U оставлена вакантной (резервной). Важным нововведением стало включение в конце некоторых классов перечня рубрик для нарушений, возникающих после медицинских процедур. Эти рубрики указывали на серьёзные состояния, возникающие после различных вмешательств, например эндокринные и метаболические расстройства после удаления органа или другие патологические состояния, такие как демпинг-синдром после операции на желудке. С 2012 года эксперты ВОЗ ведут работу по пересмотру классификатора с тем, чтобы он лучше отражал прогресс в области медицинских наук и медицинской практики. Эксперты и заинтересованные стороны приглашаются принять участие в подготовке МКБ, делая замечания или предложения по классификатору посредством онлайн-платформы, а позднее — участвуя в переводе на национальные языки. 11-й пересмотр был начат в 2007 году и необходим «для учёта достижений в сфере медицины, науки и информационных технологий», бета-версия МКБ-11 была подготовлена к маю 2012 года, к концу 2015 года было предложено более 5000 изменений в неё, проект планировался представить в Токио в октябре 2016 года. Подготовительная версия (версия для представления ассамблее и перевода на национальные языки) была официально выпущена 18 июня 2018 года. МКБ-11 была представлена на 144-м заседании Исполнительного совета в январе 2019 года и утверждена в рамках 72 сессии Всемирной ассамблеи здравоохранения (ВАЗ) в мае 2019 года. Переход на новый классификатор рекомендован ВОЗ с 1 января 2022 года, переходной период продлён до 2027 года. В МКБ-11 вошли новые главы, в частности по народной медицине, и глава, посвящённая сексуальному здоровью, объединила расстройства, которые раньше были отнесены к другим классам. В одиннадцатом пересмотре также была изменена система кодирования, упрощена её структура вместе с электронным инструментарием. Для каждой нозологической формы будут указаны этиология, симптомы, диагностические критерии, влияние на повседневную жизнь и беременность, а также принципы лечения. Основой классификации МКБ-10 является трёхзначный код, который служит обязательным уровнем кодирования данных о смертности, которые отдельные страны предоставляют ВОЗ, а также при проведении основных международных сравнений. В Российской Федерации у МКБ есть ещё одна специфическая цель. Законодательство РФ (в частности, законы РФ «О психиатрической помощи», «Об экспертной деятельности») устанавливает обязательное применение текущей версии МКБ в клинической психиатрии и при проведении судебных психиатрических экспертиз. Структура МКБ-10 разработана на основе классификации, предложенной Уильямом Фарром. Его схема заключалась в том, что для всех практических и эпидемиологических целей статистические данные о болезнях должны быть сгруппированы следующим образом:
МКБ-10 состоит из трёх томов:
В томе 1 также содержатся раздел «Морфология новообразований», специальные перечни для сводных статистических разработок, определения, номенклатурные правила. Классификация разделена на 22 класса. Первым знаком кода в МКБ является буква, и каждая буква соответствует определённому классу, за исключением буквы D, которая используется в классе II «Новообразования» и в классе III «Болезни крови и кроветворных органов и определённые нарушения, вовлекающие иммунный механизм», и буквы H, которая используется в классе VII «Болезни глаза и придаточного аппарата» и в классе VIII «Болезни уха и сосцевидного отростка». Четыре класса (I, II, XIX и ХХ) используют более одной буквы в первом знаке своих кодов. Классы I—XVII относятся к заболеваниям и другим патологическим состояниям, класс XIX — к травмам, отравлениям и некоторым другим последствиям воздействия внешних факторов. Остальные классы охватывают ряд современных понятий, касающихся диагностических данных. Классы подразделяются на однородные «блоки» трёхзначных рубрик. Например в классе I названия блоков отражают две оси классификации — способ передачи инфекции и широкую группу патогенных микроорганизмов. В Классе II первой осью является характер новообразований по локализации, хотя несколько трёхзначных рубрик предназначены для важных морфологических типов новообразований (например, лейкозы, лимфомы, меланомы, мезотелиомы, саркома Капоши). Диапазон рубрик дан в скобках после каждого названия блока. В рамках каждого блока некоторые из трёхзначных рубрик предназначены только для одной болезни, отобранной вследствие её частоты, тяжести, восприимчивости к действиям служб здравоохранения, в то время как другие трёхзначные рубрики предназначены для групп болезней с некоторыми общими характеристиками. В блоке обычно имеются рубрики для «других» состояний, дающие возможность классифицировать большое число различных, но редко встречающихся состояний, а также «неуточнённые» состояния. Большинство трёхзначных рубрик подразделены посредством четвёртого цифрового знака после десятичной точки, с тем чтобы можно было использовать ещё до 10 подрубрик. Если трёхзначная рубрика не подразделена, рекомендуется использовать букву «X» для заполнения места четвёртого знака, чтобы коды имели стандартный размер для статистической обработки данных. Четырёхзначные подрубрики используют любым подходящим способом, определяя, например, различные локализации или разновидности одной болезни. Четвёртый знак .8 обычно используется для обозначения «других» состояний, относящихся к данной трёхзначной рубрике, а знак .9 чаще всего используется чтобы выразить то же понятие, что и название трёхзначной рубрики без добавления какой-либо дополнительной информации. Коды U00—U49 следует использовать для временного обозначения новых болезней неясной этиологии. Коды U50—U99 могут быть использованы в исследовательских целях, например для апробирования альтернативной подклассификации в рамках специального проекта. Коды U00—U89 используются для особых целей и составляют XXII класс болезней. Подготовка к изданию русскоязычной, бумажной версии Международной классификации болезней включала адаптацию клинико-диагностических терминов, принятых в изданиях ВОЗ, к особенностям отечественной медицинской практики. Работа была выполнена Московским центром ВОЗ по классификации болезней, функционирующим на базе НИИ социальной гигиены, экономики и управления здравоохранением им. Н. А. Семашко РАМН (директор-академик РАМН проф. О. П. Щепин) в тесном сотрудничестве с ведущими клиническими учреждениями страны. В работе приняли непосредственное участие главные специалисты Министерства здравоохранения и медицинской промышленности Российской Федерации. Ответственные за составление и редактирование: член-корреспондент РАМН профессор В. К. Овчаров, канд. мед. наук М. В. Максимова. Клиническая модификацияКлиническая модификация МКБ-10 (МКБ-10-КМ) (англ. ICD-10-CM — Clinical Modification) — версия МКБ-10, используемая для статистических целей в Соединённых Штатах Америки. Предоставляется Центром услуг по программам «Медикэр» и «Медикэйд» (англ.)русск. (CMS; подразделение Министерства здравоохранения и социальных услуг США, занимающееся реализацией программ оказания льготных и бесплатных медицинских услуг гражданам) и Национальным центром медицинской статистики (NCHS) (англ.)русск.. МКБ-10-КМ используется для кодирования болезней во всех американских медицинских учреждениях. МКБ-9-КМ использовалась в США для кодирования диагностики и процедур вплоть до 1999 года. 21 августа 2008 г. Министерством здравоохранения и социальных служб США (HHS) были предложены новые наборы кодов, которые будут использоваться для сообщения в ВОЗ о диагнозах и процедурах транзакций в сфере здравоохранения. Согласно предложению, кодовые наборы ICD-9-CM должны были заменять кодовыми наборами ICD-10-CM с 1 октября 2013 года. 17 апреля 2012 года Министерством здравоохранения и социальных служб (HHS) было опубликовано предлагаемое правило, которым переход был отложен с 1 октября 2013 г. до 1 октября 2014 г., дату соответствия МКБ-10-CM и МКБ-10-PCS. В очередной раз Конгресс отложил дату реализации до 1 октября 2015 года, после того как он был внесен в законопроект «Doc fix» без обсуждения возражений многих. Вступила в действие в США только с 1 октября 2015 года. Система кодирования процедур МКБ-10 (МКБ-10-СКП) (англ.)русск. (англ. ICD-10-PCS — Procedure Coding System) — американская адаптация Международной классификации болезней, предназначенная для кодирования медицинских процедур и операций. Регулируется Центром услуг по программам «Медикэр» и «Медикэйд» и Национальным центром медицинской статистики. МКБ-10-СКП была выпущена в 1998 году и с тех пор ежегодно обновляется. Примечания
Ссылки
Дата публикации 4 декабря 2017Обновлено 26 апреля 2021 Определение болезни. Причины заболевания Мочекаменная болезнь — одно из древнейших заболеваний, преследующее человека в течение тысяч лет и не утратившее актуальность до сегодняшнего дня. Знаменитые античные врачи Гиппократ и Авиценна описывали эту болезнь и даже выполняли хирургические операции по удалению камней (жутко представить себя на месте их несчастных пациентов!). Многие могущественные люди и великие умы, среди которых Петр Первый, Наполеон, Ньютон, не смогли избежать этого недуга. В современном мире мы, к сожалению, наблюдаем неуклонный рост заболеваемости мочекаменной болезнью (МКБ), что связано с нерациональным питанием, плохой экологией, некачественной питьевой водой, гиподинамией и другими «благами» цивилизации.
Согласно статистике, МКБ занимает второе место в структуре урологических заболеваний в России, уступая лишь инфекционно-воспалительным болезням органов мочеполовой системы. Актуальность нашей темы связана не только с высокой распространенностью мочекаменной болезни, но и с непредсказуемостью ее течения, и с риском серьезных осложнений. Многие люди не догадываются о наличии у них камней в почках до первого приступа почечной колики, возникающего на фоне «полного здоровья». Если своевременная и квалифицированная помощь в этом случае опаздывает, то последствия могут быть самые печальные, вплоть до потери почки. Предрасполагающими факторами развития мочекаменной болезни являются врождённые или приобретённые нарушения обмена веществ. Другие причины мочекаменной болезни:
Камни в мочевом пузыре образуются, когда мочевой пузырь регулярно не опорожняется полностью. В результате моча становится концентрированной, возникают центры кристаллизации и появляются камни. Также к образованию кристаллов в моче может приводить избыток растворённых минеральных солей и недостаток коллоидов — мелкодисперсных белковых веществ. При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья! Симптомы мочекаменной болезни Боль (почечная колика) изначально локализуется в поясничной области, отдавая вниз живота, иногда — в половые органы, часто сопровождается тошнотой и рвотой. Боль бывает такой сильной, что пациент «не может найти себе места», мечется до приезда скорой помощи. Коралловидный нефролитиаз — это образование крупных камней с отростками, заполняющими коллекторную систему почки. Коралловидные камни почек могут проявляться длительной тупой, ноющей болью невысокой интенсивности в поясничной области и также примесью крови в моче, особенно после физической нагрузки или длительной ходьбы/бега. ГематурияЧастым спутником почечной колики является примесь крови в моче, поэтому при возникновении таких приступов рекомендуется мочиться в банку контролировать цвет мочи и отхождение камней. На поздних стадиях, когда функция почек нарушается и развиваются явления хронической почечной недостаточности, страдает общее самочувствие, возникает слабость, утомляемость, ухудшается аппетит. В этот период зачастую повышается артериальное давление, беспокоят головные боли. При присоединении воспалительного процесса отмечается повышение температуры тела (иногда до высоких цифр, свыше 38-39 градусов), сопровождающееся ознобом.
Существенных гендерных различий в течении мочекаменной болезни нет. Симптомы камней в почечной чашечке. Образование камней в почечной чашечке, как правило, никакими симптомами не сопровождается. Симптомы камней в почечной лоханке. Камни лоханки вызывают непостоянные тупые, ноющие боли, в моче обнаруживается примесь крови. Камни в мочеточниках. Камни мочеточников тоже вызывают боли, но гораздо более сильные, приступообразные. Камни в мочевом пузыре. Камни мочевого пузыря проявляются расстройствами мочеиспускания (учащённое, затруднённое, закладывание струи), также бывает примесь крови в моче. К приступу почечной колики приводит смещение камня в мочеточник. Такое смещение часто возникает после физической нагрузки, длительной езды по неровной дороге, употребления алкоголя. Патогенез мочекаменной болезни Коварство этого заболевания в том, что в течение длительного времени человек может не догадываться об образовании у него в почках камней, то есть болезнь протекает скрытно. Манифестация наступает в тот момент, когда камень начинает смещаться, нарушая при этом естественный отток мочи, что сопровождается приступом интенсивных болей, называемых почечной коликой. Обычно приступ возникает после физической нагрузки, длительной дороги (особенно на поезде), употребления алкоголя. Нередко эти факторы встречаются на отдыхе, грозя превратить отпуск в борьбу за выживание (в прямом смысле). Классификация и стадии развития мочекаменной болезни Камни делятся по составу:
Следует заметить, что более половины камней имеют смешанный состав. По локализации выделяют:
Также выделяют отдельную форму — коралловидный камень. Коралловидным камнем называют образование крупного размера, которое постепенно заполняет отростками лоханку и чашечки почки, принимая неправильную форму. На поздних стадиях камень приводит к деформации почки и нарушению её функции. Осложнения мочекаменной болезни Несмотря на успехи, достигнутые в борьбе с камнями благодаря современным технологиям, в практике уролога все еще встречаются осложнения мочекаменной болезни. К ним относятся стойкое нарушение оттока мочи из почки (гидронефроз). При гидронефрозе препятствие для оттока мочи проводит к расширению полостной системы почки и к постепенному угнетению ее функционального состояния (вплоть до полной атрофии). Коварство заключается в том, что на этом этапе боли, как правило, уже стихают, и человек практически ничего не чувствует и, соответственно, не обращается к врачу. Грозным осложнением мочекаменной болезни является острый пиелонефрит, способный в течение короткого времени перейти в гнойную фазу, что может потребовать срочного хирургического вмешательства, вплоть до удаления пораженной почки. Рецидивирующий характер камнеобразования при отсутствии адекватного лечения приводит к хроническому воспалительному процессу — хроническому пиелонефриту, поражающему, как правило, обе почки. Исходом длительного воспаления может быть потеря функциональной активности, сморщивание почек с развитием хронической почечной недостаточности и необходимостью гемодиализа. Диагностика мочекаменной болезни При появление симптомов мочекаменной болезни следует обратиться к урологу. Для своевременного выявления камней достаточно ежегодно проходить УЗИ почек. При возникновении приступа почечной колики УЗИ также является основным методом диагностики. Компьютерная томография органов мочевой системы (даже без внутривенного контрастирования) обладает более высокой чувствительностью, чем УЗИ, позволяя обнаружить до 95% камней.
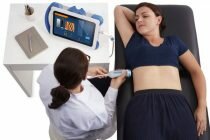
Экскреторная (или внутривенная) урография дает ценную информацию по анатомическим особенностям почек и верхних мочевых путей. Камни, не содержащие солей кальция (например, уратные или цистиновые), не видны на рентгеновской пленке (поэтому их называют рентгенонегативными). При наличии крупных и коралловидных камней может проводиться сцинтиграфия почек — современный метод лучевой диагностики. Метод заключается во введении в организм радиоактивных изотопов и получении изображения, благодаря испускаемому ими излучению. Лабораторные исследования (общий анализ утренней мочи, биохимический анализ крови и суточной мочи) позволяют выявить сопутствующий воспалительный процесс (пиелонефрит), оценить функциональное состояние почек, наличие обменных нарушений, повышенную концентрацию камнеобразующих солей и минералов. Лечение мочекаменной болезни Лечение мочекаменной болезни зависит от размеров и места расположения камня (почка, мочеточник или мочевой пузырь), состояния и особенностей мочевых путей (например, сужений или фиксированных изгибов, затрудняющих отхождение камня), наличия осложнений. В лёгких случаях, если камни небольшого размера (обычно, до 5 мм), может применяться медикаментозная камнеизгоняющая терапия с назначением мочегонных, спазмолитиков и обезболивающих препаратов. Диетотерапия. Диета имеет очень важное значение для предотвращения повторного образования камней в почках. Всем пациентам с мочекаменной болезнью для нормализации обменных процессов рекомендуется ограничение поваренной соли до 5-6 граммов в сутки (пищу готовят без соли и подсаливают уже в тарелке), ограничение животного и растительного белка (до 1 грамма на кг массы тела). При уратных камнях (то есть состоящих из солей мочевой кислоты), помимо названных диетических ограничений, не рекомендуются темные сорта пива, красное вино, соленья, копчености, субпродукты, кофе, какао и шоколад. Для ускорения самостоятельного отхождения камней рекомендуется обильное питье в сочетании с физической нагрузкой. Фитотерапия. Для профилактики и лечения мочекаменной болезни широко применяются средства растительного происхождения. Чаще используют «Цистон» и «Канефрон». Препараты обладают диуретическим, противоспалительным и литолитическим действием, но при крупных камнях в почках всё равно потребуется более серьёзное лечение, самоназначение таких лекарств без консультации врача может привести только к потере времени. Из народных методов лечения эффективна эрва шерстистая, или пол-пала (лат. Aerva lanata). Растение особенно полезно при оксалатных камнях. Цитратные смеси. Некоторые виды мочевых камней (например, ураты) хорошо поддаются растворению с помощью так называемых цитратных смесей («Блемарен» или «Уралит-У»). В основе этого метода лежит повышение растворимости уратных камней при смещении кислотности мочи (рН) в щелочную сторону. Процесс растворения довольно длительный и трудоемкий, требует регулярного контроля за рН (индикаторные полоски прилагаются к упаковке), но при правильном подходе позволяет полностью избавиться от камней без дополнительного вмешательства. Дистанционная литотрипсия (или бесконтактное дробление камней) — уникальный метод избавления от камней почек и мочеточников, когда камни разрушаются прямо в организме без введения инструментов. Дробление осуществляется с помощью специального аппарата — литотриптора. Литотрипсия применяется при терапии МКБ при наличии небольших камней в почках.
Раньше такие комплексы за счет своей дороговизны устанавливались только в крупных научных центрах и больницах, но сегодня метод более доступен, в том числе и в коммерческих клиниках. Современный аппарат для дистанционной литотрипсии представляет собой достаточно компактный генератор ударных волн, совмещенный с устройством для наведения на камень. Конструктивно возможно ультразвуковое или рентгеновское наведение. При этом, ультразвуковое наведение выгодно отличается отсутствием ионизирующего излучения (лучевой нагрузки) и возможностью непрерывного контроля за разрушением камня в режиме реального времени. Кроме того, с помощью ультразвука можно навестись на рентгенонегативные камни (то есть, невидимые для рентгеновских лучей). Процедура дробления занимает, как правило, не более часа и не требует серьезного обезболивания. В последнее время дистанционную литотрипсию проводят амбулаторно, то есть без госпитализации.
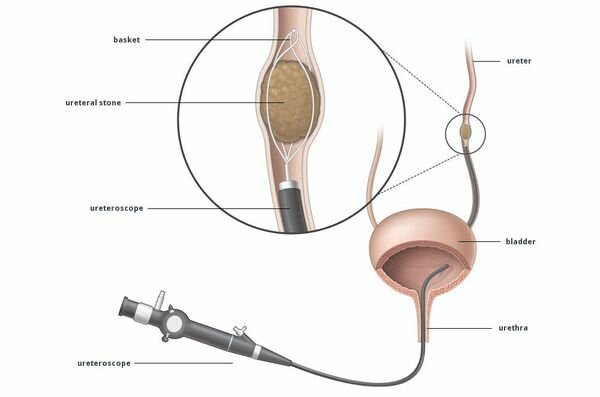
Во время дробления камень под действием ударных волн разрушается на мелкие фрагменты, которые затем самостоятельно отходят по естественным мочевым путям. Чтобы облегчить и ускорить этот процесс, часто назначаются спазмолитические и мочегонные препараты. С помощью дистанционной литотрипсии можно эффективно разрушать камни почек относительно невысокой плотности размерами до 2 см. Трансуретральная контактная литотрипсия. Когда камень застревает в мочеточнике и блокирует отток мочи, что проявляется рецидивирующими приступами почечной колики, плохо снимающимися с помощью обычных лекарственных препаратов, для быстрого удаления камня и восстановления оттока мочи применяется эндоскопическое вмешательство — трансуретральная контактная литотрипсия. Как следует из названия, при этой операции, выполняемой через уретру (мочеиспускательный канал), инструмент под контролем зрения подводится непосредственно к камню и последний разрушается контактным способом — лазером, ультразвуком или пневматическим зондом.
Преимуществом контактной литотрипсии является полное разрушение и удаление камня сразу во время операции, восстановление оттока мочи и отсутствие этапа отхождения фрагментов. В некоторых случаях, для дополнительного дренирования верхних мочевых путей, после операции в мочеточник устанавливается пластиковый катетер (внутренний стент). Контактная литотрипсия выполняется, как правило, под спинальной анестезией и требует кратковременной госпитализации. Дополнительным преимуществом трансуретральной литотрипсии является возможность одновременно устранить сужения или фиксированные изгибы мочеточника ниже камня, которые могут быть непреодолимым препятствием для отхождения камней (или даже фрагментов после дистанционного дробления). Перкутанная нефролитотрипсия. Крупные и плотные камни почек, разрушить которые с помощью дистанционной литотрипсии не представляется возможным, сегодня удаляются через небольшой прокол в пояснице. Эта операция называется перкутанная нефролитотрипсия. Под ультразвуковым и рентгеновским наведением в почку через прокол вводится инструмент, с помощью которого под контролем зрения производится разрушение камня и извлечение фрагментов. Как и при трансуретральной контактной литотрипсии, разрушение достигается с помощью лазера, ультразвука или пневматического зонда. Таким методом можно разрушить камни любых размеров и плотности. Правда, в некоторых случаях для этого приходится делать дополнительные проколы. Операция часто заканчивается установлением в почку через имеющийся прокол тонкой дренажной трубки (нефростомы), которая удаляется через несколько дней. Перкутанная нефролитотрипсия выполняется, как правило, под общим наркозом и требует госпитализации на срок от 3 до 5 дней. Наиболее современной модификацией этой операции является миниперкутанная лазерная нефролитотрипсия. Основным отличием является использование миниатюрных инструментов диаметром около 5 мм, что примерно в два раза меньше традиционных. Таким образом, прокол в коже становится практически незаметным, срок восстановления сокращается, также как и вероятность осложнений. Трансуретральная контактная литотрипсия. Еще одним современным и малоинвазивным методом удаления камней из почек и мочеточников является гибкая трансуретральная контактная литотрипсия (или фиброуретеронефролитотрипсия, или ретроградная интраренальная хирургия). Главным преимуществом этого метода является отсутствие разрезов и проколов, то есть повреждения кожных покровов. Гибкий миниатюрный инструмент, снабженный активно-подвижным кончиком с высококачественной видеокамерой, вводится через естественные мочевые пути (мочеиспускательный канал). В зависимости от задачи, инструмент проводится в мочеточник или в почку, доводится до камня. Последний с помощью лазера разрушается в «пыль» (dusting effect), что не требует извлечения фрагментов — они отмываются током жидкости во время операции. Данный метод идеально подходит для относительно некрупных и плотных камней почек, особенно множественных, расположенных в разных чашечках. Гибкость фиброуретерореноскопа позволяет провести его через сужения и фиксированные изгибы, без риска повреждений. Главным же недостатком этой технологии является очень высокая стоимость оборудования. Поэтому далеко не все даже крупные урологические центры имеют у себя в арсенале фиброуретерореноскоп. Лапороскопия. При камнях почек и мочеточников метод применяется довольно редко, в основном при сочетании мочекаменной болезни с аномалиями мочевых путей (например, крупный камень лоханки и сужение лоханочно-мочеточникового сегмента), когда нужно одновременно удалить камень и устранить аномалию. Сегодня открытые операции (то есть выполняемые через разрез кожи) практически полностью вытеснены из арсенала средств для удаления мочевых камней. Это позволило сделать хирургическое лечение мочекаменной болезни быстрым, легким и безопасным, что особенно важно, учитывая склонность заболевания к рецидивам. Лечение инфекционных осложнений проводится с помощью антибиотиков и противовоспалительных препаратов. По показаниям выполняют дренирование мочевых путей. Диагностику проводят с помощью УЗИ и анализа мочи. Лечение такое же, как у взрослых. МКБ при беременности обостряется из-за нарушения оттока мочи из почек, а также изменения минерального обмена. Лечение во время беременности проводят только в крайнем случае, при камнях мочеточника и болевом синдроме. Преимущество имеют эндоскопические методы (установка стента, эндоскопическое удаление камня). Растворить можно только ураты. Эти камни хорошо поддаются растворению с помощью цитратных смесей («Блемарен» или «Уралит-У»). Особой реабилитации не требуется. Проводится контроль анализов мочи и контроль УЗИ по показаниям. Рекомендовано обильное питьё. Прогноз. Профилактика Правильное и своевременно проведенное лечение позволяет быстро и безопасно избавиться от камня и предотвратить осложнения. Учитывая склонность заболевания к рецидивам, особое внимание должно быть уделено предотвращению повторного образования камней. Наблюдающаяся в последние годы тенденция к росту заболеваемости мочекаменной болезнью определяет важность профилактики этого заболевания. Особое значение это имеет у людей с наследственной предрасположенностью к образованию мочевых камней. Основными методами профилактики являются:
Пациентам с мочекаменной болезнью необходимо в обязательном порядке определить состав мочевых камней. Наиболее надежным способом является химический анализ отошедшего (или удаленного) камня. В зависимости от состава (ураты, фосфаты или оксалаты) врач подберет соответствующую диету и медикаменты. При двухстороннем рецидивном характере камнеобразования, когда предполагаются серьезные обменные нарушения в организме, нужно попытаться установить и, по возможности, устранить эти нарушения. С этой целью часто назначается биохимический анализ суточной мочи на кальций, фосфаты, ураты, цитраты и оксалаты, биохимический анализ крови (кальций, фосфор, магний, паратиреоидный гормон). Также очень важно регулярно, 1-2 раза в год, делать УЗИ почек, что позволит выявить мелкие камни на ранней стадии, когда их можно вывести с помощью медикаментов, не прибегая к сложным и дорогостоящим вмешательствам. Оглавление Ключевые слова
Список сокращений ВМП — верхние мочевые пути ДИ – доверительный интервал ДУВЛ — дистанционная ударно-волновая литотрипсия ИМП — инфекция мочевых путей КЛТ — контактная литотрипсия КТ — компьютерная томография КУЛ — контактная уретеролитотрипсия ЛМС — лоханочно-мочеточниковый сегмент мг – милиграмм МЕТ – медикаментозная экспульсивная терапия Мкмоль –- микромоль мм – миллиметр Ммоль – миллимоль МиниПНЛ — мини перкутанная нефролитолапаксия МКБ — мочекаменная болезнь МКБ-10 — Международная классификация болезней 10-го пересмотра МП — мочевой пузырь МРТ — магнитно-резонансная томография МСКТ – мультиспиральная компьютерная томография НПВС — нестероидные противовоспалительные средства ПНЛ — перкутанная нефролитолапаксия РКИ – рандомизированное клиническое исследование см – сантиметр СОЭ — скорость оседания эритроцитов УЗИ — ультразвуковое исследование ЧКНЛ — чрескожная нефролитолапаксия и литоэкстракция ЧПНС — чрескожная пункционная нефростомия ЭУ – экскреторная урография AUA – American association of urology (Американская ассоциация урологов) EAU – European association of urology (Европейская ассоциация урологов) HU – единица Хаунсфильда NHANES – National Health and Nutrition Examination Survey Термины и определения Дистанционная ударно-волновая литотрипсия – метод ударноволновой дезинтеграции камней. Контактная литотрипсия – метод контактной эндоскопической дезинтеграции камней. Контактная уретеролитотрипсия – метод контактной эндоскопической дезинтеграции камней мочечточника. Перкутанная нефролитолапаксия – метод контактной эндоскопической дезинтеграции камней почки. Чрескожная нефролитолапаксия и литоэкстракция – метод эндоскопического удаления камней почки. Чрескожная пункционная нефростомия – метод чрескожного дренирования почки. 1. Краткая информация Мочекаменная болезнь (МКБ) — это нарушение метаболизма, проявляющееся образованием камней в почках, мочеточнике или мочевом пузыре. Несмотря на значительный прорыв как в диагностике, так и в лечении, МКБ продолжает занимать важное место в повседневной практике уролога и практикующих врачей общего профиля. В основе развития мочекаменной болезни лежат нарушения обменных процессов, связанных как с алиментарными факторами, так и с заболеваниями эндокринной системы, наследственной предрасположенности, а также климато-географических условий. В среднем риск заболеваемости уролитиазом колеблется от 1 до 20% . Заболеваемость уролитиазом выше среди мужчин, чем среди женщин (соотношение около 3:1), и наиболее часто проявляется в возрасте 40–50 лет, однако в последние десятилетия это соотношение имеет обратную тенденцию, так, по данным Stamatelou и соавт., на основании регистра NHANES (National Health and Nutrition Examination Survey), эта пропорция составила 1,75 к 1 . Прогрессирующее и рецидивирующее камнеобразование — особая отличительность для всех типов конкрементов. N20 – Камни почки и мочеточника N23 – Почечная колика неуточненная Неорганические камни:
Кальциевые камни (обнаруживают у 75–85% больных) чаще находят у мужчин старше 20 лет. Рецидив регистрируют в 30–40% наблюдений (брушит — в 65%). Струвитные камни связаны с инфекционным агентом. Их выявляют в 45–65% случаев, чаще у женщин. Отличаются высоким риском воспалительных осложнений. Рецидив заболевания быстрый (до 70%) при неполном удалении камня и отсутствии лечения. Органические камни:
Уратные камни (5–8%) чаще формируются у мужчин. Цистиновые (1%) и ксантиновые камни связаны с врожденными нарушениями обмена веществ на уровне организма в целом. Рецидив достигает 80–90%. Метафилактика крайне сложная и не всегда эффективна. Таким образом, под сочетанным воздействием экзогенных, эндогенных и генетических факторов происходят нарушения метаболизма в организме, сопровождаемые усилением выделения почками камнеобразующих веществ. Процесс формирования камня может быть длительным и нередко протекает без клинических проявлений, что наиболее характерно для коралловидных камней, а может проявиться острой почечной коликой, обусловленной отхождением микрокристалла. К сожалению, действующая в настоящее время классификация МКБ не отражает всех клинических форм мочекаменной болезни и не позволяет дать правильную оценку активности процесса, эффективности лечения и адекватно интерпретировать осложнения (Лопаткин Н.А., 2004; Tiselius H., 2006). 1.5.1 Клиническая классификация мочекаменной болезни
В зависимости от локализации камня в мочевыделительной системе выделяют:
В Российской и Европейской ассоциациях урологов камни мочеточников подразделяют на три зоны, в соответствии с анатомической классификацией сегментарного строения мочеточников, где средняя треть проецируется на крестец, тогда как в Американской ассоциации урологов принято подразделение на 2 зоны, где мочеточник делится на абдоминальную и тазовую части, где границей раздела являются подвздошные сосуды (Сегура, 2002). 2. Диагностика Основными жалобами при МКБ являются боли в поясничной области и гематурия . Физикальный осмотр может выявлять гидронефротическую трансформацию почки в виде пальпируемого образования, также характерена болезненность при поколачивании по пояснице . Рекомендуется выполнение лабораторной диагностики, включающей в себя клинический анализ крови, биохимический анали крови, общий анализ мочи, биохимический анализ мочи и посев мочи (табл. 1, 2). Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4) Комментарии: Таблица 1 – Исследования при неосложненном течении заболевания
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4) Комментарии: с целью выявления и коррекции нарушения обмена веществ.
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 2) Комментарии: с целью метафилактики заболевания.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2) Комментарии: с целью метафилактики заболевания. Таблица 2 – Исследования при осложненном течении заболевания
|